پولیپ رحم یا پولیپ اندومتر از جمله بیماری های شایع در میان زنان است که به صورت رشد توده های کوچک و غیرطبیعی در دیواره داخلی رحم ایجاد میشود. پولیپهای رحم معمولاً خوش خیم هستند، اما در برخی موارد ممکن است پیش سرطانی یا حتی سرطانی شوند. به همین ترتیب تشخیص و درمان به موقع پولیپ رحم اهمیت زیادی دارد، زیرا میتواند از عوارضی مانند ناباروری، خون ریزیهای غیرطبیعی و حتی خطر سرطان رحم جلوگیری کند. در این مقاله به صورت جامع بررسی میکنیم که پولیپ رحم چیست، چه علائمی دارد، چگونه تشخیص داده میشود و چه روشهایی برای درمان آن وجود دارد.
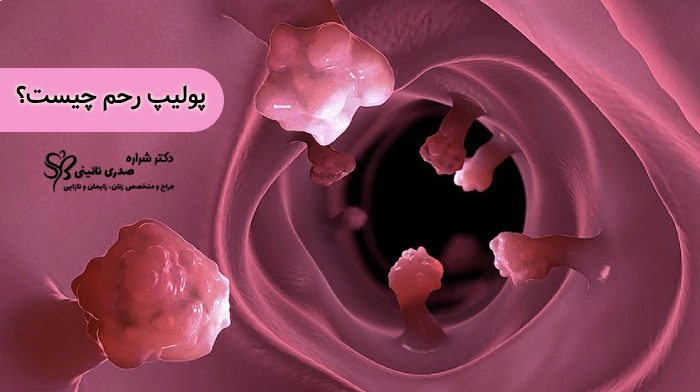
پولیپ رحم چیست؟
پولیپ رحم (Uterine Polyp) یا پولیپ آندومتر (Endometrial Polyp)، زائدهای نرم و گوشتی است که از رشد بیش از حد سلولهای آندومتر، یعنی بافت پوشانندهی درون رحم، ایجاد میشود. این تودهها ممکن است پایهدار باشند و از طریق ساقهای نازک به دیواره رحم متصل شوند یا پهن و چسبیده به بافت داخلی رحم باشند.
اندازهی پولیپها متفاوت است؛ از چند میلیمتر تا چند سانتیمتر. گاهی نیز از دهانه رحم بیرون زده و حتی در معاینه فیزیکی قابل مشاهدهاند.
بیشتر پولیپها خوشخیم هستند، اما پزشک باید با بررسی بافتی (بیوپسی) اطمینان حاصل کند که سلولهای غیرطبیعی یا سرطانی وجود نداشته باشد.
یادآوری مهم: این متن آموزشی است و جایگزین معاینه و تشخیص پزشک نیست. تصمیم نهایی دربارهٔ «نیاز به درمان» و «انتخاب روش» باید با معاینه دقیق بیمار توسط متخصص زنان انجام شود.
دکتر شراره صدری نائینی بهترین متخصص زنان در غرب تهران هستند که با برخورداری از دانش تخصصی و تجربه حرفه ای در زمینه تشخیص و درمان بیماری های زنان میتوانید به ایشان مراجعه نمایید. جهت دریافت نوبت با شماره زیر تماس بگیرید.
علتهای به وجود آمدن پولیپ رحم
تشکیل پولیپ رحم معمولاً به دلایل هورمونی و متابولیکی مرتبط است. در ادامه، مهمترین علتها را بهصورت جداگانه توضیح دادهایم:
۱. عدم تعادل هورمونی
هورمون استروژن باعث رشد بافت آندومتر میشود. زمانی که تعادل میان استروژن و پروژسترون بههم بخورد (افزایش استروژن یا کاهش پروژسترون)، آندومتر بیشازحد رشد میکند و زمینهی تشکیل پولیپ رحم فراهم میشود.
۲. چاقی و اضافه وزن
بافت چربی اضافی در بدن منبع تولید استروژن است. بنابراین در زنان دارای اضافهوزن یا چاقی، سطح استروژن بالاتر است و احتمال بروز پولیپ اندومتر افزایش مییابد.
۳. مصرف داروهای خاص
برخی داروها مانند تاموکسیفن (که برای درمان سرطان سینه استفاده میشود) اثر شبهاستروژنی بر رحم دارند و ممکن است باعث رشد بیش از حد بافت اندومتر شوند.
۴. اختلالات تخمدان و تخمکگذاری
زنانی که دچار سندرم تخمدان پلیکیستیک (PCOS) هستند یا تخمکگذاری نامنظم دارند، بیشتر در معرض نوسانات هورمونی و رشد غیرطبیعی آندومتر هستند.
۵. سن و تغییرات یائسگی
پولیپ رحم بیشتر در زنان ۴۰ تا ۵۰ ساله و در آستانه یا پس از یائسگی دیده میشود، زیرا در این دوران تغییرات هورمونی چشمگیری رخ میدهد.
علائم پولیپ رحم
علائم پولیپ رحم ممکن است خفیف یا شدید باشند و در برخی زنان هیچ نشانهای دیده نشود. با این حال، نشانههای شایع عبارتاند از:
- خونریزیهای غیرطبیعی رحم بین دورههای قاعدگی
- قاعدگیهای سنگین یا طولانیمدت
- لکهبینی بعد از رابطه جنسی یا پس از یائسگی
- درد در ناحیه لگن یا احساس فشار در پایین شکم
- ناباروری یا سقط مکرر در زنان در سن باروری
در صورت مشاهده هر یک از این علائم، مراجعه به پزشک متخصص زنان ضروری است تا علت دقیق بررسی شود.
پولیپ رحم چگونه تشخیص داده میشود؟
تشخیص پولیپ اندومتر معمولاً با معاینه بالینی شروع میشود، اما برای اطمینان از وجود توده، پزشک از روشهای تصویربرداری و آزمایشهای تخصصی استفاده میکند.
۱. سونوگرافی ترانس واژینال
در این روش با استفاده از دستگاه سونوگرافی داخل واژن، ضخامت آندومتر و وجود هرگونه توده یا زائده بررسی میشود. این روش یکی از دقیقترین و در دسترسترین روشهای تشخیص است.
۲. هیستروسونوگرافی
در این روش، مایع مخصوصی داخل رحم تزریق میشود تا در سونوگرافی تصویر واضحتری از حفره رحم و پولیپها ایجاد شود.
۳. هیستروسکوپی
هیستروسکوپی دقیقترین روش تشخیص پولیپ رحم و درمان آن است. در این روش، یک دوربین نازک از طریق واژن وارد رحم میشود و پزشک میتواند پولیپ را بهصورت مستقیم مشاهده و در همان زمان آن را خارج کند.
۴. نمونهبرداری از آندومتر (بیوپسی)
برای اطمینان از خوشخیم بودن پولیپ، پزشک بخشی از بافت را برداشته و برای بررسی پاتولوژیک به آزمایشگاه میفرستد.
عوارض ابتلا به پولیپ رحم
اگر درمان پولیپ رحم بهموقع انجام نشود، ممکن است عوارض مختلفی برای سلامتی زن به همراه داشته باشد.
۱. ناباروری و مشکلات بارداری
پولیپ رحم ممکن است مانع از لانهگزینی جنین در دیواره رحم شود و در نتیجه باعث ناباروری یا سقط مکرر گردد.
۲. خونریزیهای مزمن و کمخونی
خونریزیهای سنگین یا مداوم میتواند منجر به کمخونی، خستگی، رنگپریدگی و ضعف عمومی شود.
۳. خطر تغییرات سرطانی
اگرچه بیشتر پولیپها خوشخیم هستند، اما برخی از آنها ممکن است دچار تغییرات سلولی پیشسرطانی یا سرطانی شوند؛ بهویژه در زنان یائسه یا دارای سابقه خانوادگی سرطان رحم.
درمان پولیپ رحم
روش درمان بسته به اندازه، تعداد، محل قرارگیری و علائم بیمار تعیین میشود.
۱. درمان دارویی
در مواردی که پولیپ کوچک است و علائم خفیف دارد، پزشک ممکن است داروهای هورمونی مانند پروژسترون یا آگونیستهای GnRH تجویز کند تا رشد آندومتر کنترل شود.
اما باید توجه داشت که اثر داروها موقتی است و پس از قطع مصرف، احتمال بازگشت پولیپ وجود دارد.
۲. هیستروسکوپی درمانی
در این روش، پزشک با استفاده از دستگاه هیستروسکوپ پولیپ را مستقیماً مشاهده کرده و آن را از دیواره رحم جدا میکند. این روش کمتهاجمی و بسیار مؤثر است و معمولاً به بستری نیاز ندارد.
۳. کورتاژ تشخیصی و درمانی
در برخی موارد پزشک از روش کورتاژ (D&C) برای تراشیدن بافت داخلی رحم استفاده میکند. این روش اغلب همراه با هیستروسکوپی انجام میشود تا دقت کار افزایش یابد.
۴. درمان علت زمینهای
اگر پولیپ بهدلیل اختلالات هورمونی، چاقی یا مصرف دارو ایجاد شده باشد، درمان باید علت اصلی را هدف قرار دهد تا از بازگشت مجدد جلوگیری شود.
آیا پولیپ رحم خطرناک است؟
بهطور کلی پولیپ رحم خطرناک نیست و بیشتر موارد خوشخیم هستند. اما در شرایط خاصی ممکن است نگرانیزا شود، از جمله:
- سن بالای ۴۵ سال یا یائسگی
- وجود سابقه خانوادگی سرطان رحم یا تخمدان
- پولیپهای بزرگتر از ۲ سانتیمتر
- علائم خونریزیهای غیرطبیعی یا ناباروری
در این موارد پزشک معمولاً توصیه به خارج کردن پولیپ و بررسی بافتی میکند تا احتمال بدخیمی رد شود.
پیشگیری از پولیپ رحم
اگرچه راه قطعی برای جلوگیری از ایجاد پولیپ رحم وجود ندارد، اما میتوان با رعایت برخی نکات احتمال بروز آن را کاهش داد:
- حفظ وزن متعادل و تغذیه سالم
- بررسی منظم هورمونها و قاعدگیها
- مراجعه دورهای به پزشک متخصص زنان
- پرهیز از مصرف خودسرانه داروهای هورمونی
آیا پولیپ رحم نیاز به درمان دارد؟
درمان پولیپ رحم (پولیپ اندومتر) همیشه ضروری نیست، اما در بسیاری از موقعیتها توصیه میشود. تصمیمگیری به سن، شدت علائم، اندازه و تعداد پولیپها، نتایج نمونهبرداری و برنامهٔ باروری بستگی دارد. در زنان پرهمنوپاز با پولیپهای کوچک (معمولاً <۱ سانتیمتر) و بدون علامت، میتوان «انتظارِ هوشیارانه» را مطرح کرد. با این حال، موارد زیر معمولاً نیازمند درمان هستند:
- خونریزی غیرطبیعی رحم (بینقاعدگی، پس از نزدیکی، یا پس از یائسگی).
- پولیپهای متوسط تا بزرگ، متعدد یا عودکننده.
- ناباروری یا برنامهٔ درمانهای کمکباروری (IUI/IVF).
- وجود سلولهای غیرطبیعی/آتیپیک در بیوپسی یا ریسک بالای بدخیمی (بهویژه پس از یائسگی).
- تداخل با کیفیت زندگی (کمخونی، ضعف، درد لگن، قاعدگیهای بسیار سنگین).
در دوران بارداری، اگر پولیپ آندومتر کوچک و بدون علامت باشد، اغلب درمان به تعویق میافتد مگر خونریزی/عفونت قابلتوجه رخ دهد یا پولیپ سرویکال آزاردهنده باشد. تصمیم نهایی باید با نظر متخصص زنان و با درنظر گرفتن هدفهای باروری و ریسکها اتخاذ شود.
روشهای درمان پولیپ رحم
درمانها از «پایشِ بدون مداخله» تا «جراحی کمتهاجمی» متغیرند. انتخاب روش به علائم، اندازه و محل پولیپ، سن، یائسگی، نتایج پاتولوژی و تمایل به بارداری بستگی دارد. در ادامه تمامی روشهای معتبر و متداول را به تفکیک آوردهام:
پایش و «انتظارِ هوشیارانه»
برای پولیپهای کوچکِ بیعلامت در زنان پرهمنوپاز، میتوان با معاینات دورهای و سونوگرافی ترانسواژینال پیگیری کرد. اگر علائم ظاهر شود، اندازه بزرگتر شود یا برنامهٔ باروری مطرح باشد، درمان فعال توصیه میشود.
درمان دارویی هورمونی (کنترل علامتی کوتاهمدت)
- پروژستوژنها (خوراکی/تزریقی): به تعادل استروژن-پروژسترون کمک کرده و خونریزی را کاهش میدهند؛ با این حال بهطور قطعی پولیپ را «از بین نمیبرند» و پس از قطع دارو امکان بازگشت علائم وجود دارد.
- سیستم داخلرحمی لوونورژسترل (LNG-IUD): در کاهش خونریزی غیرطبیعی بسیار مفید است و برای برخی بیماران گزینهٔ نگهدارندهٔ خوب محسوب میشود، ولی مانند پروژستوژنها «درمان قطعی پولیپ» نیست.
- آگونیستهای GnRH: سرکوب موقت استروژن و کاهش ضخامت آندومتر؛ معمولاً برای موارد انتخابی و کوتاهمدت (بهویژه جهت بهبود شرایط قبل از جراحی در خونریزیهای شدید).
نکتهٔ مهم: درمان دارویی عمدتاً علامتمحور است و در بسیاری از بیماران، درمان قطعی با برداشت پولیپ انجام میشود.
داروهای کنترل خونریزی (غیراهورمونی)
- ترانکسامیک اسید و ضدالتهابهای غیراستروئیدی (NSAIDs) میتوانند شدت خونریزی و درد قاعدگی را کاهش دهند؛ نقش درمانیِ قطعی برای پولیپ اندومتر ندارند، اما برای کنترل کوتاهمدت علائم مفیدند.
پولیپکتومی هیستروسکوپیک (روش طلایی و خط اول)
استاندارد طلایی درمان پولیپ رحم است. با یک هیستروسکوپ (دوربین باریک) از راه واژن وارد رحم میشوند و پولیپ تحت دید مستقیم برداشته میشود.
- مزایا: دقت بالا، برداشت کامل پایهٔ پولیپ، امکان ارسال بافت برای پاتولوژی، مدت نقاهت کوتاه، انجام در مطب یا اتاق عمل (بیحسی/بیهوشی سبک).
- ابزار: قیچی رزکتوسکوپ، لوپ الکتریکی (تکقطبی/دوقطبی)، یا «شیوِر» هیستروسکوپیک.
- عوارض احتمالی (نادر): عفونت خفیف، سوراخ شدن رحم، خونریزی، آدرزیون داخل رحمی؛ با «تجربهٔ جراح» و «تکنیک مناسب» احتمال بسیار پایین است.
- پس از عمل: لکهبینی تا چند روز طبیعی است؛ پرهیز از تامپون و رابطهٔ جنسی تا ۳–۷ روز. نتیجهٔ پاتولوژی تعیینکنندهٔ ادامهٔ پیگیری است.
کورتاژ تشخیصی/درمانی (D&C) «همراهِ هیستروسکوپی»
اگر امکان هیستروسکوپی درمانی وجود نداشته باشد، برخی پزشکان از کورتاژ کمک میگیرند؛ اما کورتاژ کور (بدون دید مستقیم) میتواند پولیپهای پایهدار یا کوچک را جا بگذارد. به همین دلیل، استاندارد امروزی D&C همراه با هدایت هیستروسکوپی است تا برداشت کامل تضمین شود و بافت برای پاتولوژی ارسال گردد.
ابلیشن آندومتر (سوزاندن/تخریب مخاط رحم)
برای زنانی که تمایلی به بارداری آینده ندارند و دچار خونریزیهای غیرطبیعیِ مقاوم همراه با پولیپهای متعدد یا عودکنندهاند، میتواند مطرح شود. این روش مخاط آندومتر را تخریب میکند و برای متقاضیان باروری مناسب نیست. قبل از ابلیشن، باید بدخیمی با بیوپسی رد شود و در صورت امکان، پولیپهای واضح با هیستروسکوپی برداشته شوند.
هیسترکتومی (برداشت رحم) — گزینهٔ نادر و انتخابی
در شرایط محدود بهکار میرود:
- وجود آتیپی/بدخیمی یا شک بالینی قوی به آن.
- عود مکرر پولیپهای علامتدار همراه با خونریزی شدید، عدم پاسخ به درمانهای کمتر تهاجمی، و عدم تمایل به بارداری.
این تصمیم باید پس از بررسی کامل، مشاورهٔ دقیق و سنجش ریسک-فایده اتخاذ شود.
مدیریت پولیپ در ناباروری و قبل از درمانهای کمکباروری
پولیپهای حفرهٔ رحم (بهویژه >۱ سانتیمتر) میتوانند مانع لانهگزینی شوند. پولیپکتومی هیستروسکوپیک قبل از IUI/IVF معمولاً توصیه میشود تا شانس موفقیت افزایش یابد. زمانبندیِ مناسب (چرخهٔ بعدی) با نظر متخصص باروری تعیین میشود.
پولیپ سرویکال (دهانهٔ رحم)
معمولاً کوچک و خوشخیم است و بهصورت سرپایی با گیرهٔ مخصوص برداشته میشود. بافت حتماً برای پاتولوژی ارسال میشود. در صورت عود یا غیرمعمول بودن ظاهر، ارزیابی دقیقتر گردن رحم لازم است.
پولیپ در بارداری
اغلب پولیپهای آندومترِ کوچک و بیعلامت در بارداری دستنخورده میمانند. در صورت خونریزی شدید، عفونت یا تردید به بدخیمی، ارزیابی اختصاصی لازم است. پولیپهای سرویکال علامتدار گاهی با حداقل مداخله برداشته میشوند. تصمیم باید فردمحور و با سنجش ریسک برای بارداری باشد.
اقدامات پیشگیرانه و کاهش ریسک عود
- کنترل عوامل هورمونی/متابولیک: کاهش وزن در صورت اضافهوزن، اصلاح سبک زندگی، مدیریت مقاومت به انسولین در صورت وجود.
- بازنگری داروها: در مصرف تاموکسیفن (برای سرطان پستان)، هماهنگی با انکولوژیست برای راهکارهای کاهش عوارض اندومتر (گاهی LNG-IUD برای کنترل خونریزی کمککننده است).
- پیگیری منظم: دریافت نتیجهٔ پاتولوژی، ویزیت پیگیری (معمولاً ۱–۲ هفته پس از عمل برای پاسخ پاتولوژی و بر اساس علائم بعدی).
- آموزش بیمار: آگاهی از علائمی مثل خونریزی غیرطبیعی، درد مداوم یا ترشح بدبو که نیازمند مراجعهٔ سریع است.
جمعبندی
پولیپ رحم یا پولیپ اندومتر یکی از مشکلات شایع اما قابل درمان در میان زنان است. این عارضه معمولاً بهدلیل عدم تعادل هورمونی یا افزایش سطح استروژن ایجاد میشود و میتواند با علائمی مانند خونریزی غیرطبیعی، ناباروری یا درد لگن همراه باشد.
تشخیص دقیق از طریق سونوگرافی و هیستروسکوپی انجام میشود و درمان شامل دارودرمانی، هیستروسکوپی درمانی یا کورتاژ است.
پیگیری منظم و مراجعه به پزشک در صورت بروز علائم، بهترین راه برای پیشگیری از عوارض جدی و اطمینان از سلامت رحم است.